Пусть каждый вложенный рубль станет кирпичиком не только в стены нашего Храма, но и в основание духовного возрождения нашего сообщества. Давайте вместе создадим место, наполненное любовью, миром и благословением для всех нас и наших потомков.
Пожертвования можно приносить в воскресенье каждой недели в свечной киоск нашего храма или на карту священника ЦМРБанк(Мир) : 2204 4001 0013 9171.
10 важных вопросов эндоскописту Евгении Гусевой о гастроскопии и колоноскопии

Поговорили с Евгенией Гусевой — эндоскопистом, онкологом.
Вы узнаете, когда нужно делать гастроскопию и колоноскопию, могут ли такие исследования быть комфортными, какая подготовка к ним нужна и как выбрать хорошего врача.
Что вы узнаете
- Что такое эндоскопические исследования и когда их назначают?
- Капсульная эндоскопия лучше обычной колоноскопии?
- С какого возраста и как часто нужно делать гастроскопию и колоноскопию, если ничего не беспокоит?
- Стоит ли делать гастроскопию или колоноскопию до визита к врачу, если есть жалобы?
- Больно ли делать колоноскопию и гастроскопию, насколько нужен наркоз?
- Как правильно подготовиться к гастроскопии и колоноскопии?
- Что может сделать пациент, чтобы эндоскопическое обследование прошло легче?
- Может ли врач пропустить что-то на гастроскопии или колоноскопии?
- Как выбрать клинику и врача для проведения гастроскопии или колоноскопии?
- Как оценить врача во время процедуры, что будет тревожным звоночком?
Что такое эндоскопические исследования и когда их назначают?
Эндоскопические исследования — это осмотр полых органов человека с помощью специальных высокотехнологичных медицинских приборов, которые называются эндоскопами.
Упрощенно эндоскопию можно разделить на неотложную и плановую.
Неотложная эндоскопия — это исследование по экстренным показаниям. Например, у человека желудочно-кишечное кровотечение, он вызывает скорую помощь, едет в стационар, там ему делают гастроскопию, чтобы понять, откуда кровотечение, а потом остановить его. Еще один пример — инородные тела. Скажем, ребенок проглотил какой-то предмет, в больнице ему делают гастроскопию и достают его.
Эндоскопия — Национальная служба здравоохранения Великобритании
Я заработала 100 000 рублей на Tinkoff Black
Плановая эндоскопия — это исследования вне экстренной ситуации. Обычно пациент приходит к врачу с определенными жалобами, доктор отправляет на обследование, чтобы поставить правильный диагноз и назначить лечение.
Здесь могут быть разные исследования. Гинеколог делает гистероскопию — осматривает полость матки гистероскопом. У уролога есть цистоскоп, и он делает цистоскопию — осматривает полость мочевого пузыря. Лор смотрит носовые пазухи с помощью риноскопа. Торакальные хирурги проводят бронхоскопию — осматривают трахею и бронхи с помощью бронхоскопа.
Эндоскописты в основном занимаются эндоскопией желудочно-кишечного тракта:
- гастроскопией (ФГДС, ЭГДС) — осмотром пищевода, желудка и двенадцатиперстной кишки;
- колоноскопией — осмотром толстой кишки;
- энтероскопией — осмотром тонкой кишки;
- видеокапсульной эндоскопией — когда человек проглатывает капсулу с камерами, она в течение 12 часов записывает информацию, а потом выходит естественным путем.
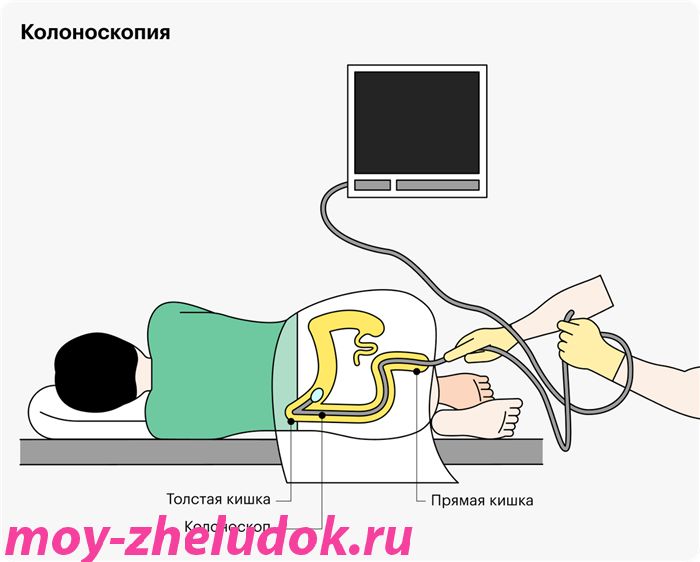
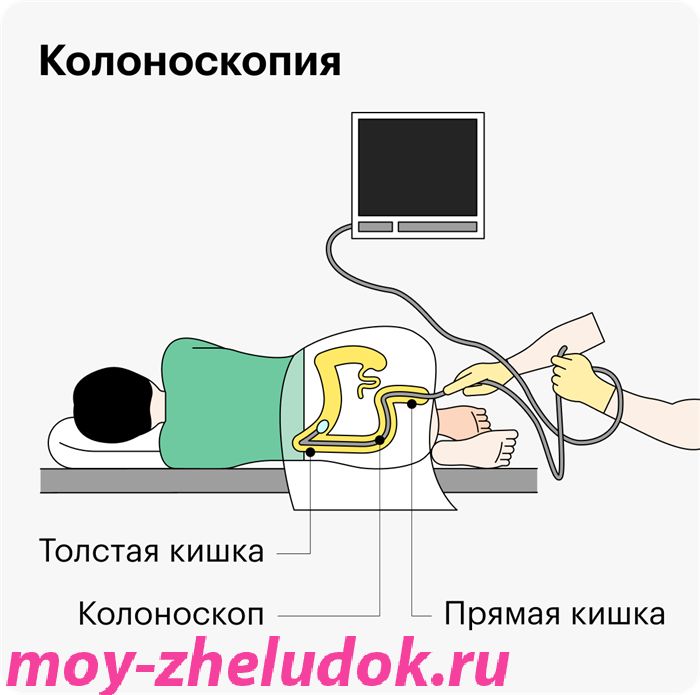
Капсульная эндоскопия лучше обычной колоноскопии?
Капсульную эндоскопию в основном назначают для диагностики заболеваний тонкой кишки: ее сложнее исследовать с помощью обычной эндоскопии.
Капсула проходит по всему желудочно-кишечному тракту, исследование безболезненное, пациент просто глотает ее, как обычную таблетку.
Однако есть недостаток: если где-то будут видны изменения, невозможно сразу взять биопсию, то есть кусочек тканей кишки для дальнейшего изучения. В таком случае врач посоветует сделать гастроскопию, если проблема обнаружена в желудке; энтероскопию, если она в тонкой кишке; колоноскопию — если в толстой.
Проводят обследование на пустой желудок и кишечник, то есть нужна такая же подготовка, как к колоноскопии: диета и прием очищающих препаратов.
Сама капсула одноразовая, второй раз ее не используют. Данные с нее передаются и записываются на специальный прибор, который пациент во время обследования носит на поясе.
Капсульную эндоскопию можно сделать в частной клинике, стоит она в среднем 50 000 Р . По ОМС исследование тоже можно пройти, но только если есть показания.
в среднем стоит капсульная эндоскопия

С какого возраста и как часто нужно делать гастроскопию и колоноскопию, если ничего не беспокоит?
Для профилактики рака, если нет никаких жалоб, гастроскопию и колоноскопию делают с 45 лет. Средние сроки проведения для гастроскопии — раз в три года, колоноскопии — раз в пять лет.
Если в процессе находят какие-то проблемы, дальше частоту обследования определяет доктор. Допустим, пациент пришел без жалоб, но в желудке есть воспалительные изменения или язвы. Тогда врач может назначить повторную гастроскопию после лечения или, например, через год.
Скрининг на рак желудка — международный справочник для врачей Uptodate
Другой пример: на колоноскопии нашли полипы. Тут надо смотреть, что это за полипы, — в некоторых случаях врач попросит прийти снова через 6—12 месяцев. А если это был крошечный неопасный полип, можно будет прийти через пять лет, как обычно.
Когда все в порядке, делать скрининговые исследования чаще, например раз в год, нет никакого смысла. Так быстро в кишечнике или желудке ничего не вырастет. Например, в американских рекомендациях колоноскопию вообще рекомендуют раз в 10 лет — там ориентируются и на финансовую составляющую этого исследования.
Еще один важный момент: если у близкого родственника человека было онкологическое заболевание пищевода, желудка или толстой кишки, начать скрининг надо на 10 лет раньше, чем родственнику поставили диагноз. Например, если у отца в 40 лет обнаружили опухоль толстой кишки, его детям скрининг начинают не в 45, а в 30 лет.
Основная профилактика колоректального рака — удаление полипов толстой кишки. Рак всегда проходит стадию полипа: сначала он маленький, потом побольше, затем воспаляется, изменяется, становится опухолью. Если вовремя удалять полипы, ничего не будет.
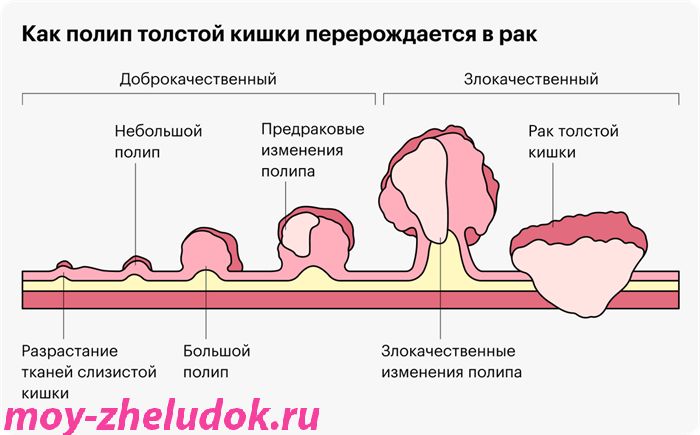
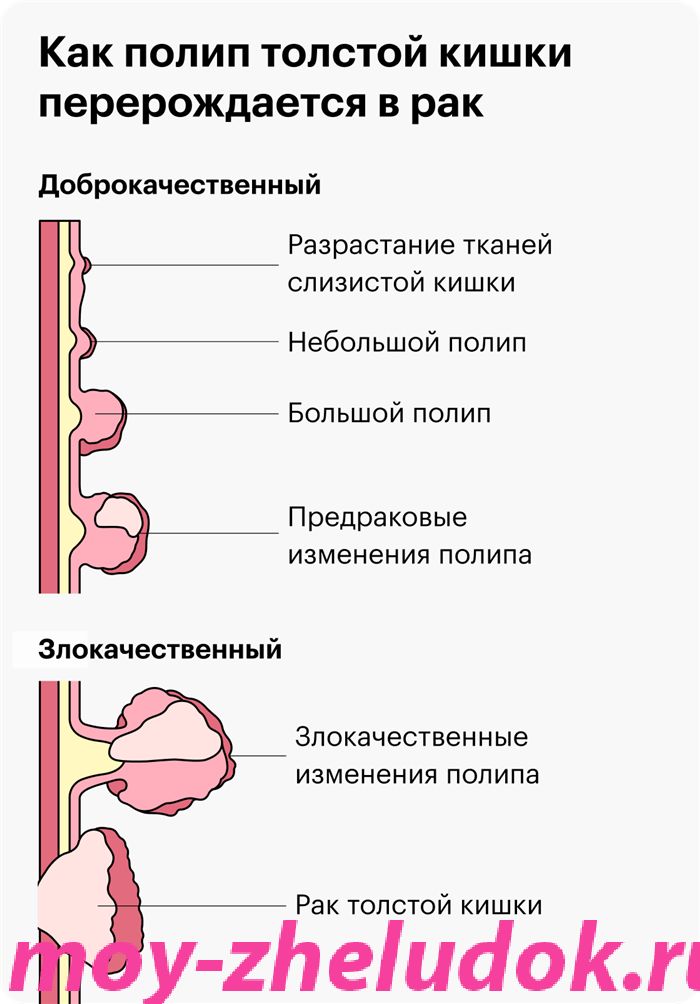
Стоит ли делать гастроскопию или колоноскопию до визита к врачу, если есть жалобы?
Если у человека есть жалобы, главное — дойти до терапевта или гастроэнтеролога. Не надо назначать себе исследования вместо врача. Самостоятельно можно прийти только на скрининг, когда ничего не беспокоит.
Терапевт или гастроэнтеролог часто могут поставить диагноз без эндоскопии, на основании неинвазивных методов исследования: УЗИ, анализов крови, осмотра, пальпации живота.
Представим, что у человека болит правый бок. Он решил сделать гастроскопию, там все в порядке. Потом пошел к гастроэнтерологу, врач заподозрил проблемы с желчным пузырем, отправил его на УЗИ брюшной полости, где нашли камни в желчном пузыре. Гастроскопия была сделана зря.
Кроме того, сейчас все чаще встречаются функциональные проблемы с желудочно-кишечным трактом — когда никаких изменений в органах нет, а жалобы есть. В таком случае гастроэнтеролог может на основании осмотра и неинвазивных тестов выявить, например, СРК — синдром раздраженного кишечника. Тогда пациенту не придется переносить лишний стресс в виде колоноскопии.
Больно ли делать колоноскопию и гастроскопию, насколько нужен наркоз?
Колоноскопию делают не под таким наркозом, как для операций, когда за человека дышит специальный аппарат и отсутствует любая чувствительность. Используют тотальную внутривенную анестезию: пока препарат вводят в вену, пациент спит, но у него сохраняются рефлексы и собственное дыхание. Как только препарат перестают вводить, пациент просыпается.
Гастроскопия. Я рекомендую ее делать под наркозом, потому что не все люди хорошо переносят исследование. Реакции пациента могут мешать врачу как следует осмотреть ротовую полость, пищевод, весь желудок, двенадцатиперстную кишку — на это нужно время.
Колоноскопия. Тут наркоз не обязателен — хотя многие считают как раз наоборот. Если врач использует правильную технику осмотра толстой кишки, колоноскопия совершенно безболезненна. Человек ощущает только небольшой дискомфорт из-за того, что в кишку вводят воздух, — как при метеоризме.
Боль во время колоноскопии может быть в нескольких ситуациях. Основная причина — спаечный процесс в брюшной полости. Такое встречается после некоторых хирургических операций, особенно гинекологических, например, если было несколько кесаревых сечений или удаляли матку с придатками.
Даже в таких случаях доктор иногда может облегчить состояние пациента с помощью правильной техники и провести исследование. Кроме того, тут может помочь медсестра — например, где-то поддержать живот.
Я три года работала в поликлинике, где не было никакого наркоза. Статистика там примерно такая: из 15—20 процедур одну невозможно было сделать из-за жалоб пациента на боль. Когда такое случается, обследование нужно делать там, где есть наркоз.
Биопсия. Ее брать совсем не больно: на слизистой оболочке пищевода, желудка, тонкой и толстой кишок нет болевых рецепторов. Иногда во время колоноскопии сразу удаляют небольшие полипы — и человек ничего не ощущает.
Как правильно подготовиться к гастроскопии и колоноскопии?
Гастроскопия. К ней подготовиться проще всего, потому что надо просто быть натощак. Обычно такие исследования проводят в первую половину дня, потому что для пациентов так комфортнее.
Накануне вечером, часов в шесть, разрешен легкий ужин, после этого до конца дня можно только пить. С утра нельзя ни есть, ни пить.
Колоноскопия. Здесь подготовка сложнее. Хорошо, когда о ней рассказывает врач или хотя бы медсестра, а не администратор или работник колцентра клиники.
Нужно строго соблюдать диету и принимать очищающие препараты. Они бывают разные, в том числе есть новые, когда для очищения кишечника достаточно выпить всего литр специального раствора.
Диеты надо придерживаться три дня, голодать не стоит. Последний прием пищи должен быть в день перед обследованием — в обед.
Чем лучше человек подготовится к колоноскопии, тем выше шанс, что врач увидит все изменения, новообразования и отклонения.
Диета перед колоноскопией за три дня до исследования
Нельзя Можно
| Орехи, семечки, овощи, фрукты, большинство приправ, жирное мясо и рыбу, черный хлеб, газированные напитки, цельнозерновые продукты, сухофрукты, бобовые, консервы, соленья | Творог без наполнителя, сыры, куриную грудку, белую рыбу, макароны, рис, мед, желе, кисели, сок без мякоти, белый хлеб, сливочное масло, яйца в любом виде, чай и некрепкий кофе, белый хлеб, баранки и бублики без мака, крекеры без добавок |
За три дня до колоноскопии нельзя есть орехи, семечки, овощи, фрукты, большинство приправ, жирное мясо и рыбу, черный хлеб, газированные напитки, цельнозерновые продукты, сухофрукты, бобовые, консервы, соленья.
Можно: творог без наполнителя, сыры, куриную грудку, белую рыбу, макароны, рис, мед, желе, кисели, сок без мякоти, белый хлеб, сливочное масло, яйца в любом виде, чай и некрепкий кофе, белый хлеб, баранки и бублики без мака, крекеры без добавок.
Что может сделать пациент, чтобы эндоскопическое обследование прошло легче?
Самое основное, что должен делать пациент во время гастроскопии и колоноскопии, — это расслабляться и спокойно дышать. Органы желудочно-кишечного тракта мышечные, когда пациент напряжен, они тоже в определенной степени напрягаются. Там не поперечно-полосатая мускулатура, как на руках и ногах, а гладкая, однако все равно обследовать будет тяжелее.
Если пациенту не удается расслабиться, могут появиться дополнительные неприятные ощущения. Основная помощь, если сложно расслабиться, — наркоз. Так получается максимальное расслабление.
Может ли врач пропустить что-то на гастроскопии или колоноскопии?
На гастроскопии — при плохой переносимости. Доктору нужно раздуть желудок и осмотреть все складочки. Если у пациента безостановочные рвотные позывы, это тяжело. В таком случае надо обязательно оставить пометку для лечащего врача о том, что переносимость исследования плохая, визуализация затруднена, рекомендовано обследование под наркозом.
На колоноскопии — при недостаточной подготовке пациента либо при дефектах исследования.
Колоноскопию в норме проводят по определенному алгоритму. Сначала врач максимально быстро и аккуратно проводит колоноскоп через всю толстую и часть тонкой кишки. В это время он практически не смотрит по сторонам: основная задача — дойти до конца без боли у пациента.
Затем колоноскоп медленно выводят назад, осматривая всю слизистую оболочку кишки. Минимальное время выведения аппарата — шесть минут, но лучше десять. Чем дольше выходит аппарат, тем лучше. Если поторопиться, небольшие образования можно пропустить.
Показывать видеозапись исследования другому доктору для проверки можно, но тут тоже важна техника осмотра. Если один врач что-то пропустил из-за неправильной техники, второй тоже может ничего не увидеть на записи.
В некоторых медицинских учреждениях, особенно если пациент ложится на операцию, врачи сами переделывают обследования до того, как оперировать. Это считается хорошим признаком.
Как выбрать клинику и врача для проведения гастроскопии или колоноскопии?
Эндоскопия под наркозом. Частная клиника для такого обследования должна быть большой — лучше выбирать те, где проводят масштабные операции, например пластические или бариатрические.
В такой клинике будет нужная аппаратура для анестезии, реанимация на случай, если во время процедуры что-то пойдет не так. В маленькой частной клинике из нескольких кабинетов нет возможности оказать пациенту экстренную помощь.
Государственную больницу можно выбирать любую: если там делают эндоскопию под наркозом, значит, все нужное есть.
Если обследование будет без наркоза и в планах нет удаления полипов, можно сделать его и в поликлинике, и в небольшой клинике.
Выбор врача. Стоит обращать внимание на отзывы и рекомендации, особенно если речь идет об эндоскопии без наркоза. Еще врач должен быть приятным человеком, не грубить, с уважением относиться к пациентам.
Врачи, которые умеют безболезненно делать колоноскопию, есть и в частных клиниках, и в государственных больницах. Главное, чтобы доктор учился, ездил на стажировки, повышал свои мануальные навыки и расширял теоретические знания. Важны не регалии, а то, получает ли врач нужный опыт.
Как оценить врача во время процедуры, что будет тревожным звоночком?
Во время гастроскопии или колоноскопии без наркоза врач должен пытаться успокоить пациента, не ругать за то, что ему неприятно или он вдруг плохо подготовился.
Боли при колоноскопии не должно быть. До обследования можно спросить у врача, будет ли больно. Если эндоскопист ответит, что да и нужно обязательно делать под наркозом, — значит, он не владеет правильной техникой.
Обследование у такого врача может быть опасным. Боль — это универсальный индикатор. Если доктор делает колоноскопию безболезненно без наркоза, значит, и под ним он тоже не сделает лишних движений, не повредит кишку, когда пациент спит и не реагирует. Нормально, когда эндоскопист говорит, что, возможно, будет дискомфортно, а возможно, все пройдет хорошо.
Еще врач не должен запугивать. Если на эндоскопии все хорошо, никаких образований нет, но при этом доктор говорит, что надо обследоваться каждый год, это неправильно.
Еще стоит обратить внимание на время исследования. Мы говорили, что на колоноскопии время выхода аппарата должно быть от шести до десяти минут. Гастроскопия должна длиться от пяти минут. Быстро в этом случае не значит качественно.
Запомнить
- Эндоскописты в основном занимаются эндоскопическими исследованиями желудочно-кишечного тракта.
- Капсульная эндоскопия комфортнее, но не всегда может заменить классические эндоскопические исследования.
- Для профилактики рака, если нет никаких жалоб, гастроскопию и колоноскопию делают с 45 лет. Средние сроки проведения для гастроскопии — раз в три года, колоноскопии — раз в пять лет.
- Если есть жалобы со стороны ЖКТ, лучше сначала посетить врача, а потом делать обследования по его назначениям.
- Гастроскопию комфортнее делать под наркозом, колоноскопия может быть безболезненной и без наркоза, если врач владеет правильной техникой исследования.
- Гастроскопию делают натощак, а к колоноскопии нужна трехдневная подготовка в виде диеты и приема очищающих препаратов.
- Основное, что должен делать пациент во время гастроскопии или колоноскопии, — расслабляться и спокойно дышать.
- Врач может что-то пропустить, если пациент плохо переносит процедуру или неправильно подготовился. А также если доктор нарушил технику проведения исследования.
- Эндоскопию под наркозом лучше делать в крупной клинике, врач должен владеть техникой безболезненной эндоскопии.
- На приеме стоит обратить внимание на доброжелательность врача и время проведения исследования.

Почему эндоскопы для гастроскопии такие толстые? Кажется, при современных технологиях они должны быть не толще стержня от шариковой ручки, а приходится давиться шлангом толщиной в палец.
Вячеслав, здравствуйте.
Диаметр стандартного (современного) гастроскопа 8-9 мм.
Есть и тонкие аппараты, которые можно даже проводить через нос. Их диаметр до 5 мм.
Евгения, так вопрос как раз и в том, почему не делают _тонким_?
«Я вам не скажу за всю Одессу», но мы на отделении делаем.
Ведь когда приходит пациент и его невозможно посмотреть стандартным гастроскопом например из-за сужения просвета органа (анатомические особенности или опухолевый стеноз) – то смотрим ультратонким аппаратом.
Или пациент говорит что переносит ооооочень плохо исследование, а наркоз противопоказан. В этом случает тоже в ход идёт тонкий аппарат (до 5 мм в диаметре).
А рутинно смотрим аппаратами диаметром 8 мм.
Евгения, а почему бы не пользоваться всегда тонким?
Иван, здравствуйте.
Наш стандартный 8 мм аппарат и так тонкий, пациенты переносят хорошо.
Ультратонкий используется по показаниям (о которых писала выше).
В рутине его использовать тяжело – канал тонкий и не все инструменты к нему подходят.
Вячеслав, есть тонкие варианты. Возможно вопрос в стоимости и у нас используется устаревшее оборудование.
Мне тоже в клинике говорили, что врач золоторукий, но мне было адски больно, со стола вставала в полном невменосе. Когда колоноскоп попадал в сгибы кишечника, все равно что нож всаживали в живот. И от надувания воздухом страшная колющая боль. Потом удивлялись на ресепшене, как это я так страдала.
Лена, здравствуйте.
Очень жаль что у вас такой негативный опыт.
Но в норме колоноскопия действительно безболезненная, если нет спаек или висцеральной гиперчувствительности.
В следующий раз делайте под наркозом, и уточните чтобы колоноскопия была не на воздухе, а на углекислом газе.
Углекислый газ очень быстро всасывается и нет чувства перераздувания кишки.
Здоровья вам!
Евгения, большое спасибо Вам за пояснения, я даже не знал про углекислый газ. Да и про наркоз тоже. Точнее про наркоз знал при проведении колоноскопии, но у нас в поликлинике уже заранее начинают обрабатывать пациента, чтобы он отказался от наркоза. Типа это так вредно, аж жуть! Это про колоноскопию. А гастроскопию вообще нельзя сделать под наркозом, только в здравом уме :).
Лена, мне один из гастроэнтерологов сразу сказал, что вам надо делать с наркозом – петля в кишечнике под руками прощупывается, мы будем воздухом накачивать, вам больно будет и нам будет проще смотреть.
Лена, +
Я могу быть тысячу раз не права, но если эндоскопист мне скажет, что "возможно, будет дискомфортно, а возможно, все пройдет хорошо", то спасибо, я лучше найду другого эндоскописта) Врач может быть каким угодно золоторуким, но пациенту всё равно может быть больно, и непонятно, почему об этом нельзя сказать прямо.
Tanya, здравствуйте.
Пациент всегда имеет право выбирать – делать ему с наркозом или нет.
И навязывать всем наркоз не обязательно.
Кто-то как огня боится наркоза.
Кому-то наркоз противопоказан из-за серьёзных проблем с почками, печенью или сердцем.
Но это же не значит, что теперь надо ходить необследованным.
Найдите себе такого эндоскописта, с которым будет и комфортно, и не больно, и понятно.
А ещё лучше – проконсультируйтесь напрямую с врачом перед исследованием. Чтобы развеять все страхи и сомнения.
Евгения, я согласна с вашим комментарием, но в статье акценты расставлены слегка по-другому)
Кстати, с навязыванием наркоза я не сталкивалась ни разу. А вот наоборот — сколько угодно. И больно точно не будет, и зачем вам переплачивать, и наркоз это же так опасно (там и наркоз-то — одно название, лёгонький пропофол ведь колят).
Я понимаю, когда нельзя по мед. показаниям. Или когда отказывают в наркозе небольшие клиники, где нет реаниматологов. Это правильно. Но когда такое происходит в большой больнице с полноценным ОРИТ, меня такая принципиальность удивляет. Например, у нас в профильной 9-ке не делают колоноскопию с наркозом. Ну если только на отделении, когда уже там лежишь, и за очень красивые глаза. А если просто прийти на обследование, хоть за деньги, хоть по ОМС, отказывают.
Tanya, наверно у них анестезиологов мало)))
Главный акцент статьи – с наркозом или без, но главное обследуйтесь! Берегите своё драгоценное здоровье, ничего не бойтесь, многих серьёзных патологии можно избежать если вовремя пройти диагностику 👌🏻
Tanya, знакомая ситуация. У нас все точно так-же!

Завтра предстоит гастро и колоно с наркозом) Волнуюсь. Фортранс кстати вполне себе ничего, по запаху хотя напоминает обойный клей. ФГДС делала три года назад без наркоза, впечатления незабываемые)
Александра, в марте тоже была впервые и без наркоза. Когда вернулась с результатом к лечащему врачу, первый вопрос был – что нужно делать, чтобы больше не потребовался ФГДС 😁
Александра, здравствуйте.
Не волнуйтесь! Раз исследования будут под наркозом, то никаких неприятный ощущений у вас не останется 👌🏻
Если после колоноскопии беспокоит чувство «перераздувания», то можно поискать клинику где делают исследование не на воздухе, а на углекислом газе (он быстро рассасывается, никакого дискомфорта после него нет).
Препарат пропофол (который вводят во время наркоза при эндоскопических исследованиях) в моменте угнетает кратковременную память.
Поэтому ваша астма не виновата.
Вы проснулись от наркоза, привели себя в порядок, доехали до работы – просто вы об этом не помните. Но как только препарат полностью «вышел» из вашего организма – память снова «во всеоружии» 👌🏻
В этом абсолютно ничего страшного нет.

Евгения, спасибо за ответ. Я делала ФГДС без наркоза. Мне дали перед процедурой только Эспумизан. Меня беспокоило только то, что я ничего не помнила и ,,пришла в себя,, только на работе. Такого ни разу не было.
Nata, значит я вас не поняла 😅 извините
Эспумизан дают выпить чтобы «смыть» слюну и слизь со слизистой (а если в клинике есть специальная помпа – то отмывают с её помощью).
Никаких побочных действий на память нет.
Наверно ваша реакция была на дискомфорт и стресс во время процедуры.
Я тоже первый раз слышу о таком эффекте от гастроскопии 🤷🏼♀️
Fox, нет. В процессе исследования специалист обычно понимает сам. Если все ок, то зачем биопсия?
На хелико бактер можно сдать анализ кала или крови, так что именно биопсию делать не обязательно.
Биопсия проводится либо по показаниям.
Это когда доктор-эндоскопист видит измененную слизистую (подозрительные язвы, кишечную метаплазию, атрофию) или новообразования (полипы, опухоли).
Либо биопсия проводится по рекомендациям лечащего врача.
Например, есть такое заболевание как микроскопический колит.
Он эндоскопически не виден, а определяется только по гистологии.
И если доктор-гастроэнтеролог заподозрит этот колит, то напишет эндоскописту в направлении, что надо брать биопсию даже если не будет никаких визуальных изменений на слизистой оболочке.
перед подготовкой в процедуре пила препарат "Мовипреп", для меня это было самое адское во всей подготовке-последний литр впихнула в себя еле еле, уже буквально тошнило. По итогам пришла,а врач мне сказал что можно не мучиться есть препараты для очистки в виде таблеток)можно посоветовать какие, при воспоминании об этом питье становится плохо..
Таблетки есть, но мы их не рекомендуем, т.к много побочных эффектов от них.
Есть много «лайфхаков» как легче пережить подготовку.
Например – пить препарат холодным, через трубочку, посасывать лимон или леденцы, запивать осветленным соком, делить дозу пополам (пить половину вечером, половину утром).
Евгения, спасибо,то есть вы хотите сказать что в данном случае препарат в виде жидкости лучше чем таблетки?
Маша, да.
Я своим пациентам рекомендую три препарата:
– Фортранс, полнообъемный, «золотой стандарт», 4 литра.
– Мовипреп, самый частоиспользуемый, 2 литра.
– Эзиклен, малообъемный, 1 литр.
У каждого препарата есть свои особенности, поэтому лучше обсудить подготовку непосредственно с врачом.
Евгения, спасибо за статью. Мне было интересно.
У меня такой вопрос. Была лучевая терапия на область живота и химиотерапия по поводу опухоли.
Потом меня послали на колоносклпию, но из-за боли и , как врач сказала, жёсткости кишки, она не смогла посмотреть и меня направили на колоноскопию с наркозом. Я готовилась по правилам, данным врачом. Там было указано несколько препаратов. Врач не уточнил какой. Пила Фортранс. Питалась ещё более строго, чем в памятке было указано . Но в заключении было написано что очистка кишечника 6 из 9. Т.е. врач мог всего и не увидеть.
Как же и чем мне готовится?
Это уже не первый раз, когда плохо чистится кишечник. Даже клизмами не смогли очистить хорошо.
Никто так мне и не сказал чем же мне лучше чистить кишечник.
Марина, здравствуйте.
6 баллов по Бостону – это удовлетворительная подготовка, поэтому не переживайте.
После лучевой терапии да, обычно выраженный спаечный процесс. Поэтому в данном случае надо обследоваться под наркозом.
Если есть склонность к запором – надо сначала в течении трёх дней принимать раз в день слабительное (пока соблюдаете диету, например форлакс), а потом уже пить препарат для очистки (фортранс).
И опять же, если остаются вопросы – все обсудите со своим доктором перед процедурой.
Евгения, спасибо большое. К моральную, доктор дал памятку и не стал объяснять что именно для лучше. А в Боткинской больнице, где делала, я врача видела только до наркоза 😀
21-й век на дворе, а врачи до сих пор норовят засунуть в тебя что-нибудь! В плане ФГДС хотелось бы чего-то посовременнее, но пока шланг в ротяру и понеслась)
Валери, здравствуйте.
21 век и мы имеем множество различных аппаратов – с виртуальной хромоскопией, с увеличением как у микроскопа, с переменной жесткостью и разными диаметрами.
Есть видеокапсульное исследование и эндоУЗИ.
Эндоскописты могут ставить морфологический диагноз прямо во время исследования, видеть малейшие предраковые изменения на слизистой.
А чтобы не ощущать дискомфорт – есть наркоз (или тотальная внутривенная анестезия).
Поэтому не ругайте медицину, всё самое продвинутое и современное у нас есть 😉
Евгения, согласен, медицину ругать не нужно, а вот некоторых ее представителей просто необходимо. Первый раз ФГДС мне делал старенький дедушка, я очень боялся наслушавшись россказней бывалых людей, но неприятно было только несколько первых секунд. Обследовал он довольно долго, минут кажется 7, но неприятных ощущений не было совсем. Второй раз делал другой врач, но тоже все прошло на ура. Еще пару раз все также прошло отлично. Я совсем перестал бояться этой процедуры. В 2019 году летом, во всех поликлиниках нашего города врачи-эндоскописты видимо были в отпусках, а мне ФГДС нужно было сделать срочно и я приехал в платную поликлинику. За что там брали деньги я не знаю. Перед помещением, где проходила процедура был маленький предбанник, отгороженный тонюсенькой перегородочкой без всякой шумоизоляции, в котором напуганный народ с ужасом ожидал своей, как я понял по их испуганным лицам, нелегкой участи. Почему у всех напуганные лица я понял, когда вышел пациент, которому сделали процедуру и в кабинет зашла очередная жертва. Буквально через минуту из кабинета стали слышны стенания, стоны, рычание и рыгание. И так каждый раз, когда заходил новый клиент. У меня появилось желание уйти, но необходимо было сделать ФГДС, да и деньги уже были заплачены. Да и если честно сказать, я после четырех удачных процедур все списал на трусость пациентов, которые делали процедуру до меня. Ведь я же делал много раз, что там может быть страшного? Подошла моя очередь и я зашел в кабинет. Страшно мне стало уже до начала самой процедуры. В кабинете не очень чисто, шланг аппарата, диаметром наверное со шланг стиральной машинки (раньше мне делали ФГДС шлангом диаметром миллиметров 8) уже внушал животный страх, а у страха, как говорится, глаза велики. Врач, несмотря на то что она женщина, очень грубым голосом, от которого стало сразу не по себе сказала: "Долго будешь стоять, быстро ложись на кушетку. Сразу стало как-то не по себе и появились мысли, что солнышко я видел сегодня в последний раз. Лег на кушетку, врач схватила шланг, медсестра придавила меня к кушетке и процедура началась. Шланг вошел в горло в считанные секунды, рыбаки насаживают пойманную рыбу на кукан и то намного нежнее. Я думал, что процедура не окончится никогда. Я по ходу и рычал, и мычал, и выл, и плакал, как та вьюга в стихотворении Пушкина, которая ". мглою небо кроет, вихри снежные крутя. ". Неожиданно все закончилось. Мне показалось, что прошла целая вечность! Посмотрел на часы – прошло только три минуты. Вот и все обследование. В результате обследования я уже не сомневался. Через какое-то время получил маленькую бумажку, на которой был написан результат исследования, который меня не удивил своей новизной – поверхностный гастрит! У нас всем ставят такой диагноз, когда ничего не могут определить. С тех пор я не проходил процедуру ФГДС, да и я вроде стал снова ее бояться :)! Теперь наверное только решусь на нее с наркозом. Спасибо большое, Евгения, Вам за подсказку! Дай бог Вам здоровья!
на гастроскопиях всё время находят гпод 2-3 степени, а врач говорит, что гастроскопия неинформативна для определения гпод и всем просто кажется что это грыжа, а на самом деле это просто спазм. так всё-таки гастроскопия для этого информативна или нет? у меня все симптомы грыжи много лет и становится только хуже.
Источники:
https://journal.tinkoff.ru/list/endoscopy/

