Пусть каждый вложенный рубль станет кирпичиком не только в стены нашего Храма, но и в основание духовного возрождения нашего сообщества. Давайте вместе создадим место, наполненное любовью, миром и благословением для всех нас и наших потомков.
Пожертвования можно приносить в воскресенье каждой недели в свечной киоск нашего храма или на карту священника ЦМРБанк(Мир) : 2204 4001 0013 9171.
Доктор Алексей Александрович Мулин
Желудочно-кишечные кровотечения. От каких болезней случаются, как проявляются и как лечат. Это одно из самых драматичных заболеваний, требующих неотложной, а в ряде случаев и экстренной медицинской помощи. Источником кровотечений может быть пищевод, желудок, 12-ти перстная кишка, тонкий и толстый кишечник, прямая кишка. Существует ряд болезней, приводящих к желудочно-кишечным кровотечениям., в том числе хролнические и острые язвы желудка и 12-ти-перстной кишки. Отдельно рассмотрены медикаментозныя язвы. Детально описаны различные варианты проявлений таких кровотечений. Представлены медицинские действия по оказанию неотложной помощи, которые выполняют для лечения таких пациентов.\nВидеобеседа предназначена для ВСЕХ
Желудок
Желудок (лат. – ventriculus, др. греч. – gaster) является органом системы пищеварения и желудочно-кишечного тракта (ЖКТ).
Анатомия и физиология
Желудок расположен за пищеводом, и перед 12-перстной кишкой. Вследствие изогнутой формы этот орган у большинства напоминает крючок. Встречается желудок в форме рога, чулка. Объем желудка у взрослого человека составляет 1,5-2 л. У мужчин он больше, чем у женщин. Переполненный пищей желудок благодаря эластичности стенок способен расширяться до 4 л.
В желудке различают следующие части или отделы:
- Кардиальный. Это начальный отдел у места сообщения желудка с пищеводом.
- Фундальный. Это дно желудка (по лат. – фундус). Представляет собой куполообразное расширение слева от кардиального отдела, и своей формой соответствует куполу диафрагмы, к которому он прилежит.
- Тело. Расширение, следующее за кардиальным и фундальным отделами – это самая большая часть, тело желудка.
- Пилорический. Это суженный конечный отдел органа. В пилорическом отделе различают расширенную пещеру или антральную часть (лат. антрум – пещера), и более суженный канал привратника (лат. пилорус – привратник). Сам привратник представляет круглую борозду, отделяющую пилорический отдел желудка от 12-петрстной кишки.
Помимо отделов в желудке выделяют две стенки: переднюю и заднюю. Переход передней стенки в заднюю обозначен двумя дугообразными линиями – большой и малой кривизной. Большая кривизна выпуклая, и находится в нижней части желудка, а малая кривизна – вогнутая, и расположены в его верхней части.
Стенка желудка состоит из трех слоев или оболочек.
Серозная оболочка покрывает орган снаружи. Она состоит из соединительной ткани, и представляет собой часть брюшины.
Под серозной оболочкой расположена мышечная. Она состоит из наружного продольного слоя и расположенного под ним циркулярного слоя. Содружественная работа продольных и циркулярных мышц обеспечивает перистальтику, волнообразные сокращения для продвижения пищевого комка.
Под циркулярным слоем находится косой слой. Косые мышцы подтягивают желудок. Циркулярные мышцы образуют клапаны или сфинктеры. Верхний кардиальный сфинктер отделяет желудок от пищевода. Нижний пилорический сфинктер отделяет желудок от 12-перстной кишки. Таким образом, благодаря сфинктерам желудок представляет собой замкнутую полость, и кислая желудочная среда в отсутствие пищи не смешивается со щелочной средой кишечника.
Изнутри полость желудка выстлана слизистой оболочкой с развитым подслизистым слоем. Слизистая оболочка собрана в складки. Благодаря этому ее площадь увеличивается. Соответственно, увеличивается площадь соприкосновения слизистой оболочки с пищей, и повышается эффективность пищеварения. Вдоль малой кривизны складчатость имеет продольное направление, что облегчает продвижение жидких блюд.
В слизистой оболочке расположены секреторные железы, выделяющие желудочный сок.
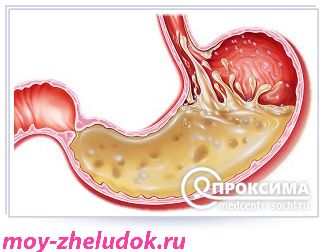
Основные компоненты желудочного сока:
- Пепсин. Фермент, обеспечивающий протеолиз, расщепление белков. Первоначально выделяется в виде неактивной формы пепсиногена.
- Соляная кислота. Способствует активации пепсиногена в пепсин.
- Слизь. Защищает слизистую желудка от агрессивного действия соляной кислоты.
- Бикарбонаты. Нейтрализуют избыток соляной кислоты.
Следует заметить, что в желудке всасывается лишь мизерное количество аминокислот, воды, и простых углеводов (моносахаридов). В основном орган играет роль пищевого резервуара. Здесь идет подготовка к всасыванию в тонком кишечнике. Пища перемешивается, увлажняется, и подвергается частичному расщеплению. А соляная кислота не только активирует пепсин, но и выполняет барьерную функцию. Болезнетворные бактерии, грибки, гибнут под ее действием, и не проникают в кишечник.
Желудок выполняет выделительную функцию. Через слизистую оболочку выделяются аминокислоты, белки, мочевина, другие органические соединения. В кишечнике они повторно всасываются или выводятся наружу.
А еще в желудке выделяется гастрин, гастрон, внутренний фактор Кастла, соматостатин, и другие биологически активные вещества. Эти вещества влияют на образование желудочного сока, регулируют обмен белков и углеводов, обеспечивают кроветворение.
Заболевания и симптомы
Воспаление желудочной слизистой, гастрит, является одним из наиболее распространенных заболеваний. В зависимости от того, в какую сторону нарушена секреция желудочного сока, выделяют гастрит:
- Гиперацидный – с повышенной кислотностью.
- Нормоацидный – с нормальной кислотностью.
- Гипоацидный – с сохраненной кислотностью.
В зависимости от причинных факторов выделяют гастрит:
- Тип А. Обусловлен иммунологическими нарушениями с выделением антител против собственной слизистой желудка.
- Тип В. Вызван особыми микроорганизмами, хеликобактериями. В дальнейшем такой гастрит трансформируется в язвенную болезнь.
- Тип С. Развивается из-за рефлюкса, обратного заброса, содержимого 12-перстной кишки в желудок через пилорический сфинктер. Среди других причин – пищевые погрешности, постоянный прием некоторых лекарств, злоупотребление алкоголем.
Грозным заболеванием является рак желудка. Он может развиваться на фоне изменений слизистой при хроническом гастрите, язвенной болезни, или в силу других причин.

Основные симптомы заболеваний желудка:
- Боль. Локализуется в подложечной или эпигастральной области живота, выше пупка. Боль связана с приемом пищи. Для гиперацидного гастрита и язвенной болезни характерны т.н. голодные боли, когда при пустом желудке соляная кислота раздражает слизистую. Такие боли исчезают после приема пищи. При перфорации, разрыве стенки желудка на фоне язвенной болезни боль резкая, невыносимая, «кинжальная».
- Тошнота. Также связана с приемом пищи. Обусловлена нарушением моторики, сократительной способности, желудка, и застоем пищи в желудке.
- Рвота. Симптом язвенной болезни. После рвоты наступает облегчение. Наличие характерного бурого окраса («кофейная гуща») рвотных масс – признак желудочного кровотечения.
- Изжога. Обусловлена рефлюксом желудочного содержимого в пищевод через кардиальный сфинктер.
- Отрыжка. Возникает из-за нарушения моторики Отрыжка кислым – признак гиперацидности. Отрыжка тухлыми яйцами обусловлена гипоацидностью и застоем пищи в желудке.
- Отвращение к мясу и мясным блюдам. Специфический симптом рака желудка.
Диспепсия (нарушение пищеварения) отражается на внешнем виде пациента. Обращает на себя внимание исхудание, бледность кожи и видимых слизистых оболочек. При заболеваниях желудка зачастую ухудшается усваивание витамина В12. У таких пациентов развивается анемия – малокровие.
Диагностика
Золотым стандартом диагностики желудка является ФГДС – фиброгастродуоденоскопия.
В ходе этого эндоскопического исследования:
- врач визуально оценивает слизистую на предмет воспаления, язвенных дефектов;
- определяет рН, показатель кислотности желудочного сока;
- проводит уреазный тест на наличие хеликобактерий;
- осуществляет биопсию патологических участков слизистой желудка.
ФГДС потеснила зондирование желудка, которое сейчас практически не проводят. Правда, ФГДС не позволяет исследовать желудок извне. Для этого предназначена рентгенография с контрастированием бариевой взвесью. При заполненном барием желудке можно определить язвенные ниши, язвенную деформацию желудка по типу «песочных часов», и другие структурные изменения органа. В последнее время все чаще проводят компьютерную томографию желудка. В сравнении с рентгенографией это более информативный метод диагностики.
Лечение гиперацидного гастрита
Терапией занимается гастроэнтеролог. В основном она проводится амбулаторно, госпитализация показана при обострении. Применяют комплексный подход.

- Диета. Устраняют жирные, жареные, острые, копченые, чрезмерно соленые продукты. Отказываются от алкоголя и кофе. Устраняют курение. Рекомендован стол № 1, при котором тщательно обрабатывается пища химическими, термическими и механическими методами. Как только состояние улучшается, специальная диета не нужна. Но пациент должен употреблять пищу, приготовленную на пару. Показано дробное питание.
- Ингибиторы протонной помпы. Уменьшают выработку соляной кислоты.
- Антациды. Устраняют выделенную соляную кислоту.
- Гастропротекторы. Содержат обволакивающие компоненты, которые создают на поверхности слизистой оболочки защитный слой, препятствующий влиянию повреждающих факторов. Препараты можно применять для профилактики и лечения.
- Спазмолитики. Устраняют спазмы мышечных тканей, что облегчает боль.
Выбор препаратов и других методов лечения зависит от состояния пациента. Обычно назначают сразу несколько методик, чтобы лечить болезнь, не допустить ее рецидива или перехода в тяжелую форму.
Лечение нормоацидного гастрита
Принципы лечения нормоацидного гастрита такие же, как при предыдущем состоянии. Но исключают прием следующих препаратов:
- ингибиторы протонной помпы;
- антациды.
Отсутствие необходимости в применении перечисленных лекарств связано с нормальной выработкой соляной кислоты, у которой кислотность не повышается.
Лечение гипоацидного гастрита
Терапия патологии проводится продолжительно, полностью устранить ее практически невозможно. Она направлена на поддержание целостности слизистой оболочки желудка, предотвращения рецидивов, исключения атрофических процессов и стабилизации кислотности соляной кислоты. Выделяют несколько направлений в лечении.
- Диета. Она показана только в период обострения. Назначают лечебное питание, исключающее жирную, острую, жареную, копченую пищу, фастфуд. Диета должна быть составлена таким образом, чтобы восполнить потребность всех витаминов и микроэлементов, раздробить приемы пищи на 5-6 порций за сутки, уменьшить нагрузку на железы. Как только фаза обострения проходит, можно переходить к привычному питанию, но оно должно быть щадящим.
- Антибактериальная терапия. Ее назначают для уничтожения бактерий из рода хеликобактер пилори. Тип антибиотика выбирают в зависимости от результатов бактериологического посева.
- Ингибиторы протонной помпы. Препараты подавляют обильную выработку соляной кислоты, так как она негативно влияет на стенку слизистой оболочки желудка. Но если у пациента кислотность оказывается ниже 6 единиц, ингибиторы протонной помпы полностью исключают.
- Препараты на основе натурального желудочного сока. Они увеличивают кислотность соляной кислоты, что способствует лучшему перевариванию пищи.
- Желудочные ферменты. Показаны для улучшения процесса переваривания пищи, поэтому их принимают непосредственно перед едой.
- Природные компоненты для повышения кислотности. К ним относят лимонную и янтарную кислоту, сборы трав, отвар шиповника.
- Гастропротекторы. Обволакивают стенки желудка, препятствуя влиянию повреждающих факторов с последующим развитием воспалительного процесса.
При этом типе гастрита тоже показаны физиопроцедуры для улучшения кровотока, активации регенерации тканей.
Лечение рака желудка
Терапия заболевания сводится к применению 2 методов.
- Лучевая, химиотерапия. Методику применяю для уничтожения части раковых клеток, уменьшения степени распространения опухоли, предотвращения развития метастазов. При лучевой терапии используют ионизирующее излучение. При химиотерапии назначают медикаментозные средства, содержащие токсические компоненты для уничтожения опухолевых клеток.
- Хирургическое вмешательство. Назначают процедуру резекции, при которой удаляют опухоль и часть соседних здоровых тканей.
- Диета. Употребляют продукты для восстановления уровня витаминов, микроэлементов, минералов, белков. Употребляют щадящую пищу, подвергнутую разным методам обработки. В тяжелых случаях проводят парентеральное питание.
При злокачественных новообразованиях желудка часто бывает недостаточно хирургического вмешательства. Поэтому после его завершения сразу назначают лучевую или химиотерапию, чтобы удалить остатки раковых клеток.
Лечение диспепсии
При развитии диспепсии пациент должен выработать определенные привычки, которые помогут в лечении:
- устранение стрессов, переживаний, любых эмоциональных нагрузок;
- употребление легких седативных препаратов или антидепрессантов;
- запрет курения, употребления алкоголя;
- занятия адекватной физической нагрузкой в соответствии с состоянием здоровья;
- выработка правильного режима питания с отсутствием вредной пищи, кофе, газировки;
- разделение питания на 5-6 приемов;
- запрет приема НПВС;
- антациды, блокаторы H2-рецепторов, ингибиторы протонной помпы при диспепсии с язвенной формой;
- прокинетики при дискинетической форме;
- антибиотики при обнаружении хеликобактер пилори.
Выбор лекарственных средств зависит только от типа и причины развивающейся диспепсии.
Источники:
https://medcentr-sochi.ru/gastroehnterologiya/zheludok.html

